Cos'è l'Ortopedia del Piede?
L’ortopedia del piede è una branca specialistica dell’ortopedia che si occupa della prevenzione, diagnosi e cura di tutte le patologie e disfunzioni che interessano il piede.
A occuparsi dei disturbi a carico di questa parte del corpo è l’ortopedico specialista del piede, un medico chirurgo esperto in trattamenti sia conservativi che chirurgici, in grado di affrontare con competenza condizioni acute (come fratture, lesioni ai legamenti o fascite plantare) e patologie croniche o degenerative (come alluce valgo, piede piatto o artrosi articolare).
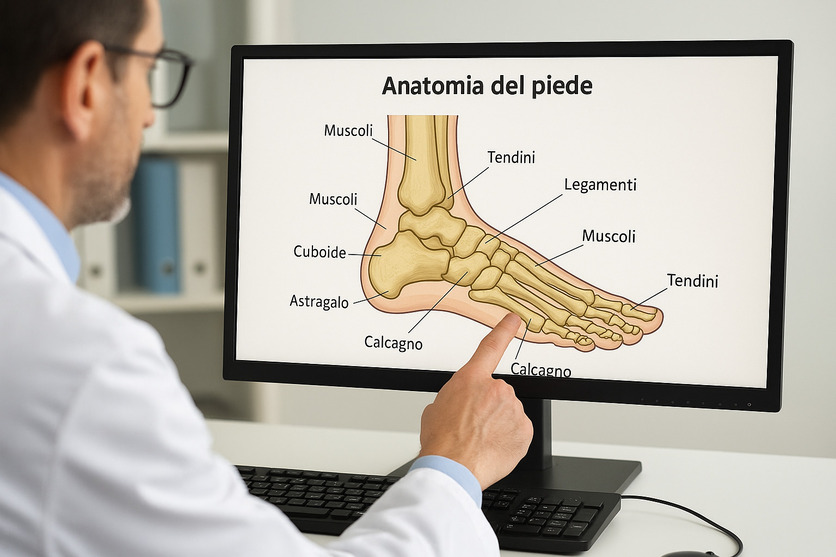
Anatomia del Piede
Il piede e la caviglia formano una struttura complessa che sostiene il peso del corpo, garantisce stabilità, equilibrio e movimento. Questa parte fondamentale dell’apparato muscolo-scheletrico è composta da 26 ossa, 33 articolazioni e numerosi muscoli, tendini, legamenti, nervi e vasi sanguigni.
La caviglia collega la gamba al piede attraverso l'articolazione tra tibia, perone e astragalo. Nello specifico, nella parte inferiore della gamba si trovano tibia e perone. Queste ossa si collegano all'astragalo (osso della caviglia) a livello dell'articolazione tibio-tarsica (articolazione della caviglia) e consentono al piede di muoversi verso l'alto e verso il basso.
Fanno parte della struttura del piede due prominenze ossee: il malleolo laterale e il malleolo mediale. Il malleolo laterale è l'osso esterno della caviglia formato dall'estremità distale del perone, quello mediale è l'osso interno della caviglia costituito dall'estremità distale della tibia.
Il piede si divide in tre sezioni:
- Retropiede, composto da astragalo e calcagno (osso del tallone), due ossa fondamentali per l’appoggio e l’assorbimento degli urti;
- Mesopiede, formato da ossa tarsali come navicolare, cuboide e ossa cuneiformi. Collega l'avampiede al retropiede tramite muscoli e legamenti, è responsabile della formazione degli archi plantari e funge da ammortizzatore durante la camminata o la corsa;
- Avampiede che comprende metatarsi e falangi, responsabili della propulsione e del movimento delle dita.
Le ossa dei piedi e delle caviglie sono mantenute in posizione e supportate da vari tessuti molli, in particolare:
- Cartilagine, tessuto lucido e liscio che consente un movimento fluido nei punti di contatto tra due ossa;
- Legamenti, robuste bande connettivali che collegano le ossa tra loro, stabilizzano le articolazioni e supportano gli archi plantari;
- Tendini, i quali connettono i muscoli alle ossa e trasmettono le forze necessarie al movimento. Il tendine d'Achille, ad esempio, unisce i muscoli del polpaccio al calcagno e consente movimenti di spinta come saltare o alzarsi sulle punte;
- Borse sinoviali, sacche piene di liquido che riducono l’attrito tra strutture ossee e tessuti molli;
- Muscoli, suddivisi in intrinseci ed estrinseci.
Dal punto di vista biomeccanico, il piede consente movimenti complessi come inversione, eversione, flessione e dorsiflessione, fondamentali per camminare, correre e mantenere l’equilibrio.
Infortuni e Patologie del Piede
Vista la sua complessità strutturale, il piede è particolarmente esposto a infortuni e condizioni patologiche che possono derivare da traumi, sollecitazioni ripetute, anomalie biomeccaniche o malattie sistemiche. Di seguito una panoramica delle problematiche più comuni che possono colpire il piede e la caviglia:
- Distorsione alla caviglia: lesione dei legamenti che stabilizzano l’articolazione della caviglia, spesso causata da movimenti bruschi o cadute;
- Tendinite: infiammazione del tendine d'Achille, dovuta a sovraccarico o attività sportiva intensa;
- Fascite plantare: infiammazione della fascia plantare, una banda di tessuto connettivo che corre lungo la pianta del piede e che provoca dolore soprattutto al tallone;
- Frattura da stress: microfrattura ossea dovuta a carichi ripetitivi, comune negli sportivi;
- Speroni calcaneari: escrescenze ossee anomale che si formano sotto il tallone, spesso associate alla fascite plantare;
- Distorsione dell’articolazione metatarso-falangea: trauma che interessa le articolazioni tra le ossa metatarsali e le falangi, causando dolore e difficoltà di movimento;
- Alluce valgo: deformazione dell’alluce che devia lateralmente verso le altre dita, spesso accompagnata da infiammazione e dolore alla base del dito;
- Frattura della caviglia: rottura di una o più ossa che compongono l’articolazione della caviglia, spesso a seguito di traumi violenti;
- Dito a martello: deformità di una delle dita del piede, la quale assume una posizione piegata verso il basso a causa di squilibrio muscolare o uso prolungato di calzature inadatte;
- Neuroma di Morton: ispessimento del tessuto nervoso tra le dita del piede, solitamente tra il terzo e quarto metatarso, che provoca dolore e formicolio;
- Frattura del piede: rottura di uno o più segmenti ossei del piede, spesso causata da traumi diretti o sollecitazioni eccessive;
- Rottura del tendine d'Achille: lesione grave e completa del tendine, in genere dovuta a un movimento improvviso o a uno sforzo eccessivo;
- Artrite: infiammazione cronica delle articolazioni che può colpire anche quelle del piede, causando dolore, gonfiore e rigidità;
- Metatarsalgia: dolore localizzato nella parte anteriore del piede, causato da eccessiva pressione sui metatarsi;
- Sesamoidite: infiammazione dei piccoli ossicini sesamoidi situati sotto la testa del primo metatarso, spesso provocata da attività ripetitive;
- Tendinopatia: degenerazione dei tendini, in genere per microtraumi cronici;
- Osteocondrite: condizione che colpisce l’osso subcondrale e la cartilagine, spesso nei giovani sportivi;
- Osteocondroma: tumore benigno dell’osso, raro ma possibile anche nelle ossa del piede;
- Lesioni da sovraccarico: danni ai tessuti del piede causati da carichi ripetuti, tipici di chi pratica attività fisica intensa o utilizza calzature inadeguate;
- Periostite tibiale: infiammazione del periostio della tibia.
Ortopedia Piedi: le Opzioni di Trattamento
Il trattamento delle patologie e degli infortuni del piede prevede un insieme di interventi specifici che variano a seconda del tipo di lesione, della sua gravità e delle condizioni generali del paziente. In linea generale, l’approccio terapeutico può essere conservativo oppure chirurgico.
Il primo passo fondamentale è la diagnosi, che si basa su un’attenta valutazione clinica, l’anamnesi del paziente e, quando necessario, indagini strumentali come radiografie, ecografie, risonanza magnetica o TAC. Solo dopo aver individuato con precisione la natura del problema è possibile impostare il percorso terapeutico più adatto.
Nella maggior parte dei casi, soprattutto per lesioni lievi o moderate, si ricorre a trattamenti non chirurgici. Tra questi, il riposo e l’immobilizzazione del piede attraverso tutori, gessi o stecche sono spesso essenziali per favorire la guarigione. L’uso di farmaci antinfiammatori o antidolorifici aiuta a gestire i sintomi, mentre il ghiaccio e il sollevamento dell’arto rappresentano semplici ma efficaci rimedi per ridurre gonfiore e infiammazione.
Un ruolo importante è svolto anche dalle ortesi plantari, solette su misura che aiutano a stabilizzare e sostenere il piede, correggendo eventuali squilibri. La fisioterapia, infine, gioca un ruolo fondamentale ai fini del recupero, poiché consente di ristabilire mobilità, forza e funzionalità attraverso esercizi specifici e tecniche riabilitative.
Nei casi più complessi o quando i trattamenti conservativi non risultano sufficienti, può essere necessario un intervento chirurgico. Le procedure più comuni comprendono l'osteosintesi (fissazione di fratture con viti o placche), la riparazione dei tendini o dei legamenti lesionati e la rimozione del tessuto danneggiato (nei casi di patologie croniche come la fascite plantare severa).
I tempi di recupero variano notevolmente in base alla lesione e al tipo di trattamento adottato: per una lieve distorsione potrebbero essere sufficienti poche settimane mentre per un intervento chirurgico completo la guarigione definitiva potrebbe richiedere diversi mesi.
In ogni caso, per non compromettere o rallentare il recupero, è importante seguire scrupolosamente le indicazioni dell'ortopedico, evitare di sovraccaricare il piede, utilizzare calzature adeguate e non trascurare la fisioterapia.
Quando fare una Visita Ortopedica?
È consigliabile prenotare una visita ortopedica al piede in presenza dei seguenti sintomi:
- Dolore che persiste per gran parte della giornata, anche a distanza di settimane dall’infortunio;
- Dolore che peggiora col trascorrere del tempo;
- Gonfiore che non diminuisce entro 2–5 giorni dalla lesione;
- Formicolio, intorpidimento o bruciore, soprattutto nella pianta del piede.
Questi ultimi sintomi possono indicare una lesione ai nervi e, in alcuni casi, portare a condizioni più serie come la neuropatia periferica, che può causare problemi di sensibilità, infezioni, cadute e altre complicanze se non trattata tempestivamente.
In alcuni casi, invece, è necessario recarsi al pronto soccorso, soprattutto se:
- È presente una ferita aperta sul piede;
- Fuoriesce pus dalla zona colpita;
- Non si riesce a camminare o a caricare il peso sul piede;
- È presente sanguinamento abbondante;
- Le ossa risultano visibilmente deformate o fuoriescono dalla pelle;
- La temperatura corporea è superiore a 38 °C o risultano presenti segni di infezione (pelle calda, rossa, dolente);
- Si avvertono capogiri o vertigini.
Come trovare i Migliori Centri di Ortopedia del Piede in Italia?
Sul portale Ortopedicopiede.net è possibile consultare un elenco selezionato dei migliori centri e specialisti in ortopedia del piede presenti in Italia. Tutti i professionisti e le strutture elencati sono accreditati da Eccellenza Medica in base a rigorosi criteri etici e professionali, con un occhio di riguardo all’adozione di trattamenti innovativi e mini-invasivi e all'utilizzo di tecnologie all’avanguardia.

